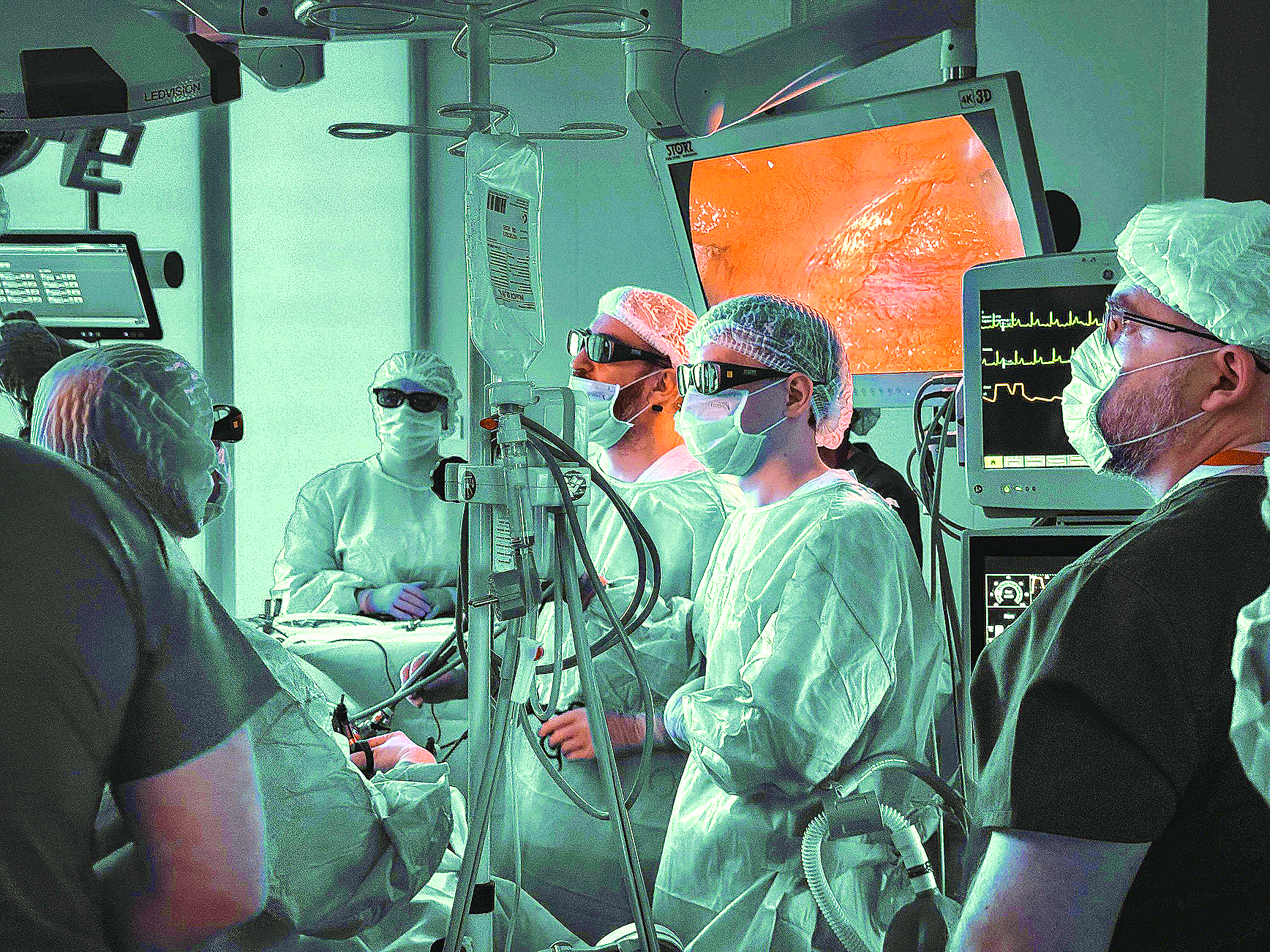
В ноябре в Томском онкологическом диспансере состоялась научно-практическая конференция с элементами живой хирургии «Современные подходы и технологии в лечении рака легкого и колоректального рака». Ее тема стала поводом беседы о злокачественных опухолях ободочной кишки и совершенствовании операционных методик лечения с к.м.н., хирургом, онкологом, врачом высшей категории, заведующим отделением абдоминальной и торакальной хирургии Евгением Дроздовым.
Рак помолодел
– Евгений Сергеевич, насколько распространена эта форма рака?
– Колоректальный рак начинает выходить на лидирующие позиции. Среди пациентов с опухолями брюшной полости он по частоте на первом месте. Подавляющее большинство больших операций, которые мы проводим в своем отделении, так или иначе связаны с колоректальным раком. Из шести поступающих пациентов трое с этим диагнозом. Причем подобные цифры – мировая тенденция. Специалисты иногда называют колоректальный рак «болезнью цивилизации», связывая причины большого количества заболевших с увеличением продолжительности жизни и недостаточной физической активностью. В питании людей появилось много рафинированных, консервированных, копченых, высокоэнергетических и богатых углеводами продуктов. В то же время в рационе стало меньше клетчатки.
– Кто чаще страдает этим недугом?
– Мужчины и женщины подвержены заболеванию примерно в равной степени, среднестатистический возраст – старше 50 лет. Однако надо отметить, что колоректальный рак молодеет, самому юному пациенту, которого мы лечим, всего 19 лет. Причиной заболевания молодых людей обычно является наследственность. По статистике, пациенты с хроническими воспалительными заболеваниями толстого кишечника страдают колоректальным раком чаще людей, не имеющих подобной патологии. Также отягощающими факторами служат сахарный диабет, ожирение, иммунодефицитные состояния, обусловленные различными хроническими болезнями, ослаблением организма и приемом некоторых лекарственных средств.
– Как известно, рак до поры до времени не дает о себе знать.Каковы симптомы, которые должны насторожить?
– На первых стадиях, действительно, заболевание проходит бессимптомно. Должны насторожить нарушения деятельности кишечника, которые могут проявляться в виде запоров, диареи либо чередования запоров и поносов, метеоризма. Нужно обращать внимание на кровь в стуле и изменение его цвета, боль в кишечнике, потерю веса, слабость и иные нехарактерные для здорового человека признаки.
– Может, большее количество заболевших связано с тем, что врачи стали чаще их выявлять?
– Безусловно, за счет введения скрининговых методик, к счастью, сейчас пациентов с ранними стадиями развития рака стало больше. На местно распространенные опухоли и опухоли в ранней стадии приходится сейчас 60 процентов, что уже неплохо, ведь десять лет назад преимущественно приходилось делать операции с удалением метастазов в соседних органах. Повысилась информированность населения. Все больше людей стали решаться на колоноскопию даже при отсутствии симптомов. Также в обязательный перечень исследований при диспансеризации включен анализ кала на скрытую кровь. В уменьшении количества развитого рака играет свою положительную роль работа наших коллег – врачей-эндоскопистов. Они, выполняя колоноскопию, проводят санацию ободочной кишки, удаляют полипы, которые еще не стали онкологическими. Также у них есть возможность удаления внутрипросветно онкологических опухолей на самых ранних стадиях, что наименее травматично и улучшает качество жизни пациента.
Флюоресцентные технологии
– А какие современные тенденции в большой хирургии?
– Сейчас мировой тренд – это мини-инвазивная операция рака ободочной кишки. Ее суть остается прежней: мы должны радикально удалить опухоль и выполнить полноценную лимфодесекцию, то есть удаление близлежащих к опухоли лимфатических узлов. Главные преимущества лапароскопической хирургии перед открытыми операциями – это малотравматичный доступ через небольшие проколы и разрезы, благодаря чему снижается травматичность операции, улучшается эстетика шва, что для многих, особенно более молодых пациентов, очень важно, ускоряется восстановление после операции. Есть еще один важный момент: части пациентов после операции необходимо провести химиотерапию, чем быстрее пациент восстановится, тем быстрее начнет следующий этап лечения. Существуют научные работы, которые показывают, что за счет снижения травматичности операции происходит меньшее количество выброса в кровь биологически активных веществ, что сказывается даже на отдаленных результатах: онкологические рецидивы случаются реже.
– Как давно специалисты Томского онкодиспансера получили возможность таких операций?
– Накоплен уже десятилетний опыт, который изложил в своем докладе на конференции врач-хирург Владислав Игоревич Харитонкин. За эти годы претерпела изменения и сама лапароскопическая хирургия. В арсенале хирургов появился более современный инструментарий: аппараты для разъединения тканей, аппараты для бескровного гемостаза, сшивающие аппараты, которые позволяют после удаления опухоли соединять части кишечника между собой. Возможность пространственного ощущения во время операций с применением 3D-технологии дает свои преимущества в выполнении более точных движений, хирургу видны мельчайшие сосуды. Благодаря совершенствующимся аппаратам врачам удобнее работать, а пациенты получают меньшее количество осложнений. Также появились методики навигационной хирургии – флюоресцентные технологии. Введение специального контрастного препарата – индоцианина зеленого – вблизи опухоли позволяет контролировать пути лимфооттока и определения объема лимфодесекции. Также его применение внутривенно позволяет оценить истинное кровоснабжение частей толстой кишки, которые мы сшиваем между собой после удаления опухоли. Обычная операция в среднем длится 2-3 часа, с применением флюоресцентных технологий она удлиняется примерно на 20-30 минут.
Ювелирная и технически сложная операция
– Конечно, новые технологии требуют высокого профессионализма!
– Поэтому мы пригласили на свою конференцию ведущих врачей-онкологов, хирургов Московской городской онкологической больницы № 62: к.м.н., руководителя научно-практического центра торакальной онкологии Дмитрия Сехниаидзе и к.м.н., заведующего отделением онкоколопроктологии Илью Черниковского. Обмен опытом с высококлассными специалистами сопровождался живой дискуссией, представлением истории болезни пациента лечащим врачом и проведением двух показательных операций. За их ходом могли наблюдать онлайн все участники конференции – специалисты из разных лечебных учреждений города и области, те, кто приехал лично или подключался со своего рабочего места.
Дмитрий Даниелович провел торакоскопическую лобэктомию с использованием ICG/NIR – флюоресценции. Его ассистентами стали врачи-онкологи, хирурги отделения абдоминальной и торакальной онкологии Владислав Гаркуша и Александр Милешин. Илья Леонидович выполнил операцию «лапароскопическая резекция толстой кишки с использованием ICG/NIR – флюоресценции». Ему ассистировали врачи-онкологи, хирурги отделения абдоминальной и торакальной онкологии Олеся Неделя и Владислав Харитонкин. Работа всех ассистентов была высоко оценена московскими коллегами, а мы в свою очередь благодарны за возможность получения нового опыта и осознание своего соответствия российскому уровню.
Борьба за здоровье и жизнь каждого пациента требует комплексных усилий и командной работы с лучевыми терапевтами и химиотерапевтами. Вместе мы постоянно движемся вперед, чувствуем поддержку и полное понимание руководства, ведь главный врач Максим Юрьевич Грищенко сам является оперирующим хирургом. В планах сделать нашу конференцию ежегодной и межрегиональной, эта форма работы чрезвычайно важна для развития. Как сказано в книге Льюиса Кэрролла «Алиса в стране чудес», нужно бежать со всех ног, чтобы только оставаться на месте, а чтобы куда-то попасть, надо бежать как минимум вдвое быстрее.