В отделении реанимации и интенсивной терапии новорождённых детской больницы № 1 всего шесть больничных коек. К счастью, больше не требуется. Однако вкладываемых сил в одного малыша, который только-только вступил в этот мир, но с уже серьезными проблемами, иногда требуется больше, чем во всех шестерых. Случается, что природа или несчастный случай сильнее медицины. «Поддержание жизни пациента с высоким риском неблагоприятного исхода» – так звучит задача медиков для детей с паллиативным статусом. Формулировка официальная, а миссия божественная, не зря говорят, что у Бога нет иных рук, кроме человеческих.
Статус со слезами
За прошлый год в отделении реанимации новорожденных было пролечено 92 ребенка. В былые годы детей было больше – примерно 120-130, сейчас демографическая ситуация в целом отражает сниженные показатели рождаемости. Паллиативных среди них 5,3 процента от входящего потока за минувший год, большую часть составляют дети с поражением головного мозга. Один общий диагноз – энцефалопатия, а причины могут быть самыми разными: внутриутробная инфекция, асфиксия, генетическая поломка и многое другое.
Паллиативный статус присваивается консилиумом, в который входит главный врач детской больницы №1, главный специалист по паллиативной помощи детям по Томской области Андрей Солнышко, два его заместителя – по медицинской части и клинико-экспертной работе, заведующий отделением паллиативной помощи и заведующий отделением реанимации новорожденных. В протоколе указывается все от момента рождения: состояние при рождении, динамика развития заболевания, проведённая терапия, результаты обследований и обоснование решения консилиума.
…Мальчик родился здоровым, но уже на четвертые сутки внезапно случилась остановка кровообращения. Врачи-реаниматологи провели ребёнку успешную сердечно-лёгочную реанимацию, а через десять дней организм выдал повторную остановку. За десять дней жизни ребенок пережил две реанимации, одна из которых длилась 13 минут. Мальчик переведен из учреждения родовспоможения в больницу №1.
– МРТ-обследование показало обширное поражение головного мозга с переходом на спинной мозг. В данном случае, если произойдет третья остановка кровообращения, сигнал от центральной нервной системы, обеспечивающий работу сердца, может не поступить, и исправить ситуацию уже будет невозможно, – рассказывает заведующий отделением реанимации новорожденных, врач-анестезиолог высшей категории Николай Мельников.
Это может произойти в любое время. Каково родителям ждать звонка врача, трудно даже представить. А как доктору говорить маме и папе, которые совсем недавно радовались рождению сына, но теперь им нужно донести мысль, что риски летального исхода ребёнка очень высоки? Нелегкие беседы – часть работы врачей, в чьих профессиональных руках оказываются паллиативные дети. Николай Евгеньевич признается, что этот момент не самый радостный, но необходимый.
– При поступлении таких детей мы тщательно изучаем медицинскую документацию и с фактами на руках разговариваем с родителями. Можно назвать нас «правдорубами», но иногда приходится подводить родителей к привыканию к мысли о будущем расставании с малышом навсегда. Когда все случится, им не будет так больно. Они плачут, и видеть это тяжело…
Родителям разрешено посещать отделение, строго соблюдая принципы антисептики, подержать своего ребёнка на руках, погладить. Мама может лечь в больницу, если есть места в соседнем отделении. В отделении реанимации новорожденных мест для взрослых не предусмотрено.
Индивидуальный подход
При этом сами медики буквально бьются за жизнь малышей и ее качество.
– Это маленькие люди, – говорит Николай Евгеньевич и бережно разводит в стороны ручки ребеночка, который идет на поправку.
Он в самом деле малюсенький, но уже прибавил в весе, и у него хорошие перспективы к выздоровлению.
Однако в соседней палате – тот самый мальчик с двумя реанимациями за десять дней и еще один малыш с редким синдромом. Его кости практически не растут, оставаясь почти как при рождении, они ограничивают каркас для развивающихся органов. Высоки риски момента, когда места для сердца и легких останется так мало, что ребенок не сможет дышать.
А несколько лет назад в отделение поступила девочка с сосудистой опухолью бедра. Онкология, оказывается, не щадит даже новорожденных. Причин для присвоения грустного паллиативного статуса множество, поэтому к каждому маленькому пациенту должен быть индивидуальный подход. Внимательным нужно быть во всем: ювелирно установить сосудистый доступ или рассчитать дозу препарата для ослабленного малыша. При пострадавших почках требуется диализ.
– У нас был ребенок с нарушением цикла образования мочевины, это генетическая поломка, при которой не обезвреживается аммиак, а он токсичен для всего организма и в высоких дозировках приводит к полиорганной недостаточности, – вспоминает Николай Евгеньевич.
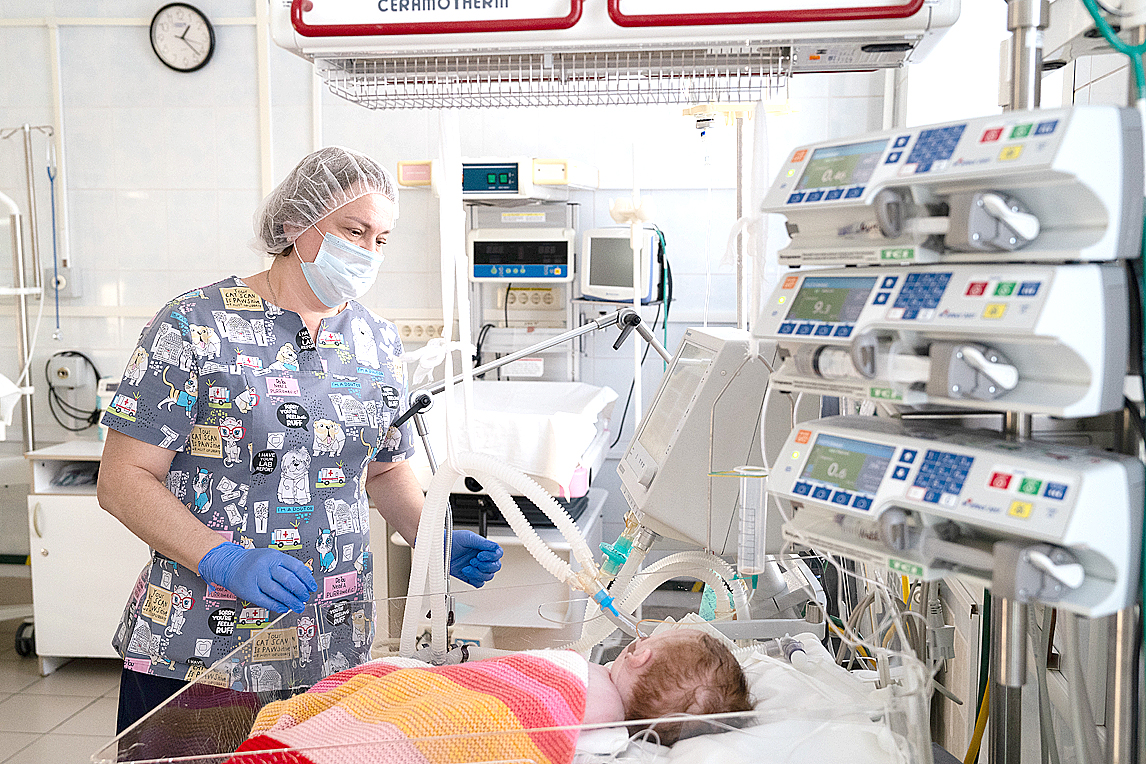
Кому-то требуется ИВЛ, кому-то ИВЛ и парентеральное питание. Дать правильную смесь – гипоаллергенную, аминокислотную или частично гидролизированную каждому ребенку – тоже целое искусство. Абдоминальное неблагополучие может вызывать каскад ухудшений. Опытный врач лечит пять жалоб маленького пациента не пятью, а одним лекарством – есть такой постулат. Ему следуют пять врачей и девять медсестер отделения реанимации и интенсивной терапии. Кроме заведующего здесь работают лечащий врач Луговская Надежда Михайловна, дежурный врач, бывший заведующий отделением, врач высшей категории, к.м.н. Ермоленко Сергей Прокопьевич. Дежурными врачами также работают Ольга Юрьевна Тетерева и Анна Геннадьевна Коковина. Медсестры трудятся в четыре смены. Все они очень опытные и в отделении уже тридцать лет, со дня его основания. Они делают все: готовят инфузионную терапию, ставят ребенку лекарства, обрабатывают ребенка, моют, перестилают его маленькую постельку, меряют давление, ухаживают за катетерами. Первым делом медсестра, выходя на смену, проверяет сосудистый доступ ребёнка – во избежание риска развития катетер-ассоциированных инфекций. Идеальную чистоту в отделении наводят четыре уборщицы. Ими и медсестрами руководит старшая медсестра Елена Анатольевна Некрасова.
Понять новорождённого
Паллиативная помощь новорождённым – это очень глубокое и активно развивающееся направление медицины. Масса учебных материалов имеется на эту тему. А сами новорожденные – особенные пациенты. Они не скажут, где больно. Доктора и медсестры чувствуют и понимают детей по эмоциям и дыханию, которое зачастую несамостоятельное. Особенно бронхолегочная патология характерна для недоношенных детей. Ребенок долго находится на ИВЛ, он не может дышать сам.
– Мы проводим экстубацию ребенка, и это сложный процесс, иногда требуется не одна попытка, – поясняет Николай Мельников. – Пораженные легкие тяжко-тяжко, но, наконец, берут работу дыхания на себя, и если ребенок начинает дышать сам, то это большая радость!
С такого «раздышавшегося» малыша даже могут снять статус паллиативного, если таковой был присвоен ранее. Так тоже случается.
К счастью, в этом году в отделении реанимации новорожденных не случилось ни одного летального исхода. Будем надеяться, что оставшийся месяц тоже не подведет. В целом общемировая статистика показывает летальность в отделениях реанимации от 3 до 5 процентов. В прошлом году этот показатель в отделении был 2,1 процента.
– К детской смерти трудно привыкнуть, – признается доктор. – Вначале ломает каждого специалиста, и я хорошо помню и первого ребенка, и всех последующих.
Упаднические чувства не посещают, когда знаешь, что для ребенка сделано все по совести, все возможное, что проверяется экспертизой при патологоанатомическом исследовании, куда заведующий либо лечащий врач ездят в обязательном порядке. Младенческая смертность разбирается и в департаменте здравоохранения, и в следственном комитете, и экспертами. И это тоже часть работы.
Но медики, выбравшие такую благородную и непростую специальность, продолжают делать все возможное, живя с кредо: делай, что должен, и будь что будет…




